15 вересня – Всесвітній день боротьби з лімфомами
Вперше характерні клітинні зміни при лімфомі були описані в 1832р. Томасом Ходжкіним, тому у ХІХ-му та на початку ХХ-го століть відому тоді форму захворювання назвали на честь цього вченого – хворобою Ходжкіна. Лімфома – це не одна хвороба, а група з понад 30-ти гематологічних захворювань лімфатичної тканини. Залежно від того, на якій саме стадії дозрівання лімфоцитів відбувається мутація клітин, ці захворювання характеризуються різними проявами та збільшенням лімфатичних вузлів та/або враженням різних внутрішніх органів, в яких відбувається безконтрольне накопичення «пухлинних» лімфоцитів (змінених клітин імунної системи). Офіційно на цей час виявлено дві головні групи пухлин імунної системи: лімфома Ходжкіна (або лімфогранульоматоз) та неходжкінські лімфоми (понад 20 підгруп). Кожна підгрупа має свої особливі прояви та власну схему лікування відповідно до міжнародних протоколів. Лімфому Ходжкіна відносять до більш сприятливих варіантів: 5-ти річна виживаність при ранніх стадіях становить близько 90%; можна вилікуватись у 85-95% випадків.
Лімфома Ходжкіна – це локалізоване або поширене злоякісне розростання клітин лімфоретикулярної системи. Вражає переважно тканину лімфатичних вузлів, селезінку, печінку та кістковий мозок.
У США щорічно діагностується близько 8000 нових випадків лімфоми Ходжкіна. Співвідношення чоловіків і жінок становить 1,4:1. Лімфома Ходжкіна рідко зустрічається у віці до 10 років і найчастіше зустрічається у віці від 15 до 40 років; 2-й пік спостерігається у людей старше 60.
Патофізіологія лімфоми Ходжкіна
Лімфома Ходжкіна є результатом клональної трансформації клітин В-клітинного походження, що призводить до патогномічних двоядерних клітин Ріда-Штернберга.
Причина невідома, але генетична схильність (наприклад, сімейна історія) та екологічні асоціації (наприклад, робота в деревообробній галузі тощо); лікування фенітоїном, променева терапія або хіміотерапія в анамнезі. Важливу роль відіграють інфікування вірусом Епштейна-Барр [EBV], Mycobacterium tuberculosis, герпесвірусом 6 типу, ВІЛ). Дещо підвищений ризик у людей може бути на деякі типи імуносупресії (наприклад, пацієнти після трансплантації, які приймають імунодепресанти), вроджені імунодефіцитні порушення (наприклад, атаксія-телеангіектазія, синдром Клайнфельтера, синдром Чедіака-Хігаші, синдром Віскотта-Олдріча), деякі аутоімунні захворювання (ревматоїдний артрит, целіакія, синдром Шегрена, системний червоний вовчак).
Симптоми та ознаки лімфоми Ходжкіна
Більшість пацієнтів з лімфомою Ходжкіна мають безболісну шийну або пахвову лімфаденопатію. Інтенсивний свербіж, стійкий до звичайної терапії, може виникнути рано. Конституційні симптоми включають лихоманку, нічну пітливість і втрату апетиту, що призводить до ненавмисної втрати ваги (> 10% маси тіла за попередні 6 місяців), що може свідчити про ураження внутрішніх лімфатичних вузлів (медіастинальних або заочеревинних), нутрощів (печінки) або кісткового мозку. Часто спостерігається спленомегалія; гепатомегалія незвичайна. Кахексія поширена в міру прогресування захворювання. Ураження кісток часто протікає безсимптомно, але може спричиняти остеобластні ураження хребців і, рідко, біль з остеолітичними ураженнями та компресійними переломами. Внутрішньочерепні, шлункові та шкірні ураження зустрічаються рідко і, якщо є, можуть свідчити про неконтрольовану ВІЛ-асоційовану лімфому Ходжкіна.
Місцеве здавлення пухлинними масами часто викликає симптоми, в т.ч.жовтяницю, внаслідок закупорки внутрішньопечінкових або позапечінкових жовчних протоків. Набряк ніг (лімфедема) – внаслідок лімфатичної обструкції в малому тазу або паху. Важка задишка та свистяче дихання – внаслідок компресії трахеобронхіального каналу через захворювання середостіння.
Діагностика лімфоми Ходжкіна
Біопсія лімфатичних вузлів. ФДГ-ПЕТ/КТ грудної клітки, черевної порожнини та тазу. МРТ при наявності неврологічних симптомів. Іноді біопсія кісткового мозку. Лімфома Ходжкіна зазвичай підозрюється у пацієнтів із безболісною лімфаденопатією або аденопатією середостіння, виявленою під час фізикального огляду або рутинної рентгенографії грудної клітки. Рентген грудної клітки або відхилення від фізикального обстеження слід підтвердити за допомогою КТ або позитронно-емісійної томографії (ПЕТ) грудної клітки, щоб вибрати найбільш ефективну процедуру біопсії. Якщо збільшені лише вузли середостіння, може бути показана медіастиноскопія, відеоторакоскопія (VATS). або процедура Чемберлена (обмежена передня торакостомія зліва, що дозволяє проводити біопсію лімфатичних вузлів середостіння, недоступних для шийної медіастиноскопії). Також може бути розглянута біопсія голки під контролем КТ; Тонкоголкова аспірація часто недостатня для діагностики лімфоми Ходжкіна. Якщо комбінована ФДГ-ПЕТ/КТ недоступна, виконується КТ грудної клітки, живота та тазу з контрастуванням.
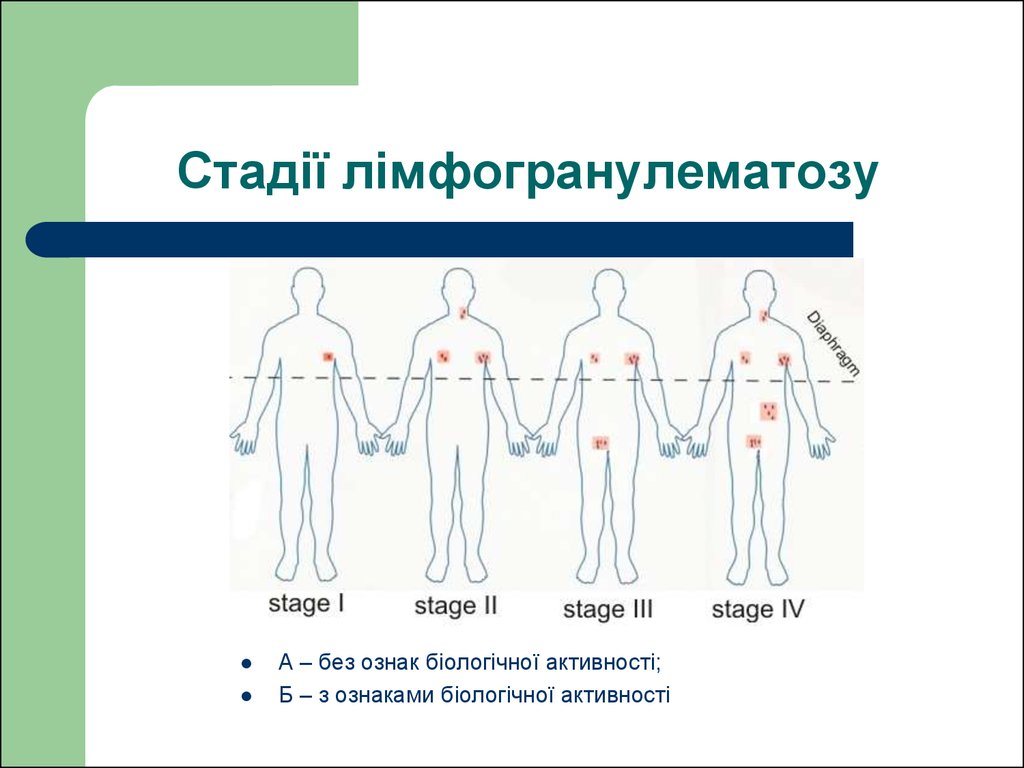
I стадія:
- залучення однієї зони лімфатичних вузлів за відсутності будь-якого із симптомів інтоксикації (IА);
- залучення однієї зони лімфатичних вузлів із наявністю будь-якого із симптомів інтоксикації (ІВ).
ІІ стадія:
- залучення 2 та більше груп лімфатичних вузлів та/або лімфатичного органу з одного боку діафрагми за відсутності будь-якого із симптомів інтоксикації (IIА);
- залучення одного лімфатичного органу та регіонарних лімфовузлів з одного боку діафрагми з наявністю будь-якого із симптомів інтоксикації (IIВ).
ІІІ стадія:
- залучення лімфовузлів та/або лімфатичних органів з обох боків діафрагми за відсутності будь-якого із симптомів інтоксикації (ІІІА);
- залучення лімфовузлів та/або лімфатичних органів з обох боків діафрагми за наявності будь-якого із симптомів інтоксикації (ІІІВ).
IV стадія:
- поширення в різні органи та системи: легені, печінку, кістки або кістковий мозок.
Прогноз при лімфомі Ходжкіна
Близько 85-90% пацієнтів з обмеженою стадією класичної лімфоми Ходжкіна виліковуються в порівнянні з 75-80% пацієнтів із запущеною стадією захворювання. Пацієнти, які не досягли повної ремісії після лікування або у яких рецидив протягом 12 місяців, мають поганий прогноз.
Лікування лімфоми Ходжкіна
Хіміотерапія
Кон’югат антитіло-лікарський засіб (наприклад, брентуксимаб ведотин). Імунотерапія (наприклад, інгібітори імунної контрольної точки). Радіотерапія. Іноді аутологічна трансплантація стовбурових клітин. Вибір методу лікування складний і залежить від конкретної стадії захворювання. Перед лікуванням і, коли це можливо, чоловікам слід запропонувати банківську операцію сперми, а жінкам слід обговорити варіанти збереження фертильності зі своїми онкологами та фахівцем з фертильності. Захворювання обмеженої стадії зазвичай лікують за допомогою скороченої схеми хіміотерапії доксорубіцину (адріаміцину), блеоміцину, вінбластину та дакарбазину (ABVD) з променевою терапією або без неї. У пацієнтів з об’ємним захворюванням середостіння хіміотерапія може бути тривалішою або іншого типу, і часто включається променева терапія.
Подальше лікування
Кілька схем хіміотерапії другої лінії вважаються прийнятними для пацієнтів, які не вилікувалися за допомогою терапії першої лінії. Пацієнтам, які досягли хорошої відповіді на терапію другої лінії, слід розглянути можливість застосування високих доз хіміотерапії та трансплантації аутологічних стовбурових клітин. Брентуксимаб ведотин та інгібітори контрольної точки ниволумаб і пембролізумаб використовуються для лікування пацієнтів з лімфомою Ходжкіна, які отримували принаймні 2 попередні форми терапії.
Ускладнення лікування
Хіміотерапія, зокрема такими препаратами, як алкілуючі агенти (мехлоретамін, циклофосфамід, прокарбазин), доксорубіцин та етопозид, збільшують ризик лейкемії між 3 і 10 роками після терапії. Променева терапія підвищує ризик злоякісних солідних пухлин (наприклад, молочної залози, шлунково-кишкового тракту, легенів, щитовидної залози, м’яких тканин). Доксорубіцин, а також опромінення середостіння збільшують ризик розвитку кардіоміопатії, коронарного атеросклерозу та ураження клапанів серця.
Нагляд після лікування
Усім пацієнтам, які не є ПЕТ-негативними наприкінці індукційної терапії, слід зробити біопсію або ретельно стежити за серійною томографією; при наявності залишкової хвороби необхідно додаткове лікування. Після ремісії пацієнти повинні спостерігатися протягом 5 років щодо ознак і симптомів рецидиву. Ті, у кого є прояви рецидиву, повинні мати тільки ПЕТ/КТ або КТ. Рутинне планове обстеження у безсимптомних пацієнтів більше не вважається обов’язковим.
Володимир Жадько, лікар-онкохірург, завідуючий стаціонарним відділенням КП «Кременчуцький обласний онкологічний диспансер Полтавської обласної ради»